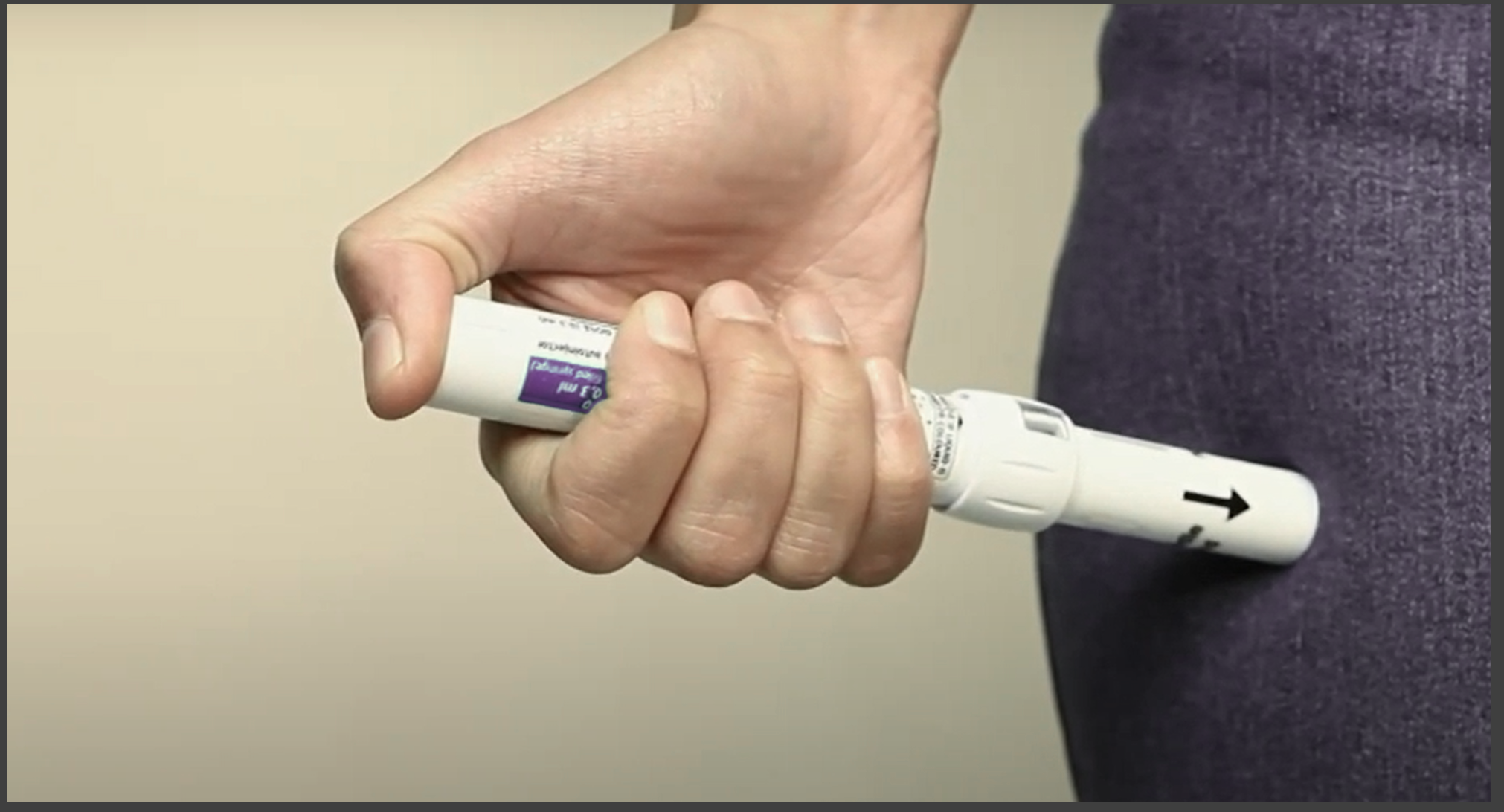
Da inizio anno in Italia disponibile anche il terzo dosaggio (500mcg)
A cura della Prof.ssa M.B. Bilò e del dott. V. Pravettoni, specialisti allergologi AAIITO
Tra le reazioni allergiche l’anafilassi è quella più grave e temibile, in quanto pone il paziente a rischio di vita; pertanto ci si trova di fronte alla necessità di un pronto riconoscimento per attuare il prima possibile una corretta terapia. Generalmente le reazioni si verificano dopo esposizione a farmaci, alimenti, punture di imenotteri (api, vespe, calabroni), ma in alcuni casi l’agente scatenante, nonostante siano state ricercate tutte le possibili cause, inclusi gli allergeni rari, rimane sconosciuto, venendosi a porre la diagnosi di anafilassi idiopatica.
I dati epidemiologici dell’anafilassi a livello mondiale
I dati epidemiologici a livello mondiale evidenziano un’incidenza delle reazioni anafilattiche compresa tra 50 e 100 casi ogni 100.000 persone all’anno. Per quanto riguarda la mortalità per anafilassi i dati sono piuttosto scarsi. Sulla base degli studi disponibili per Stati Uniti, Regno Unito, Francia e Australia, il tasso di mortalità è stimato intorno a 1 caso per milione di abitanti all’anno. Un recente studio1 epidemiologico ha rilevato i dati sulla anafilassi fatale in Italia, ad oggi mancanti. Lo studio ha analizzato i dati del Registro Nazionale delle Cause di Morte forniti dall’ Istituto Nazionale di Statistica (ISTAT), relativi ad un periodo di 13 anni compreso tra il 2004 e il 2016, allo scopo di valutare l’incidenza dei casi di morte per anafilassi, l’associazione con le caratteristiche demografiche e le cause identificate. In questo periodo sono stati riscontrati 392 casi certi e 220 casi molto probabili di anafilassi fatale, con un tasso di mortalità di 0,79 casi per milione di persone per anno. Il rischio aumenta con l’età e nel sesso maschile. La causa principale è rappresentata dai farmaci (74% dei casi certi) e dalle punture di imenotteri (5,6% dei casi certi e del 51,4% dei casi possibili). A differenza dei dati riportati in letteratura, nel periodo osservato non è stato possibile identificare casi correlati ad allergia alimentare. Complessivamente questi dati indicano una sottostima del problema e la necessità di un sistema di codifica più preciso.
La definizione clinica di anafilassi
Dobbiamo risalire al 2011 per avere una definizione di anafilassi condivisa a livello internazionale, definita in sintesi come una reazione allergica a rapida insorgenza e a rischio della vita.2 Del tutto recentemente, per consentire una diagnosi più rapida, la definizione clinica di anafilassi utilizza due soli criteri:3
1) insorgenza acuta (minuti o ore) con contemporaneo coinvolgimento di cute e/o mucose (es orticaria generalizzata, prurito o flushing, edema di labbra. lingua. ugola) + uno dei seguenti:
a. compromissione respiratoria;
b. ipotensione o sintomi associati degli organi bersaglio (es. ipotonia, collasso, sincope, incontinenza sfinterica);
c. gravi sintomi gastroenterici (es, addominalgie crampiformi intense, vomito ripetuto, specialmente dopo esposizione ad un allergene non alimentare).
2) insorgenza acuta di ipotensione o broncospasmo o coinvolgimento laringeo dopo esposizione ad un allergene noto o altamente probabile per il paziente (minuti o ore), anche in assenza di coinvolgimento cutaneo.
In sostanza nel primo criterio devono essere coinvolti almeno due degli apparati target dell’anafilassi: cutaneo, respiratorio, cardiovascolare e gastroenterico.
La gestione dell’anafilassi
 La gestione della anafilassi prevede due tipi di approcci: misure generali e misure specifiche, cioè farmacologiche.
La gestione della anafilassi prevede due tipi di approcci: misure generali e misure specifiche, cioè farmacologiche.
Misure generali
Per quanto riguarda le misure generali, il soggetto senza esperienza di anafilassi (cittadino comune) può limitarsi ad attuare alcune procedure nella fase acuta in attesa che arrivino i medici/paramedici, che potranno attuare altri presidi. Il cittadino comune per soccorrere un paziente con reazione anafilattica potrà mettere in atto:
a) Posizione di Trendelemburg: ovvero paziente supino con gambe sollevate di circa 15°. Questa posizione permette un maggior ritorno del sangue al cuore e quindi aiuta a mantenere una buona gettata cardiaca e quindi sostenere la pressione arteriosa che nella reazione anafilattica tende ad abbassarsi anche a livelli veramente importanti. In caso di comparsa di vomito, il paziente va fatto adagiare sul fianco destro (posizione di sicurezza). Da tener presente che, in corso di gravidanza, nella posizione di Trendelemburg sarà opportuno dislocare con delicatezza il feto verso il fianco sinistro per decomprimere la vena cava inferiore; in caso di vomito, per lo stesso motivo, la paziente andrà fatta adagiare sul lato sinistro.
b) Rilevamento della frequenza cardiaca. La reazione anafilattica, associata come detto a ipotensione, presenta una aumentata frequenza cardiaca, per il tentativo della pompa cardiaca di mantenere dei livelli pressori soddisfacenti. È importante sottolineare che nello svenimento da ipertono vagale, situazione molto frequente nelle giovani donne costituzionalmente ipotese, la frequenza cardiaca è bassa, cioè vi è bradicardia, una situazione completamente all’opposto, nonostante i sintomi possano essere inizialmente simili ad una reazione anafilattica con ipotensione.
All’arrivo del 118, il personale competente provvederà ad attuare le manovre di loro competenza, come ad esempio:
a) Incannulamento di una vena periferica con rapida infusione di liquidi per sostenere la circolazione, in quanto la vasodilatazione determinata dai mediatori rilasciati in corso di anafilassi può essere tale da determinare la fuoriuscita della parte liquida del sangue circolante così rapida da interessare in una decina di minuti il 50% della massa circolante, determinando di conseguenza una marcata ipotensione.
b) Rilevamento e monitoraggio della pressione arteriosa e della frequenza cardiaca, che saranno indici del miglioramento dell’ipotensione.
Gli interventi specifici
Gli interventi specifici riguardano i farmaci da utilizzare durante la reazione anafilattica: adrenalina, corticosteroidi, antistaminici, broncodilatatori short-acting, ossigenoterapia. Anche se cortisone e antistaminici sono i farmaci più comunemente utilizzati nella terapia dell’anafilassi, essi sono farmaci di seconda linea e il loro utilizzo non deve ritardare l’utilizzo dell’adrenalina. Infatti il farmaco cardine della reazione anafilattica resta l’adrenalina, ritenuta “salva-vita” se somministrata il più rapidamente possibile dopo aver posto la diagnosi di anafilassi. Da qui l’importanza dei criteri diagnostici esposti sopra. L’adrenalina ha un duplice effetto: agisce a monte inibendo la liberazione dei mediatori dalle cellule responsabili della reazione anafilattica e a valle inibendo l’effetto di questi mediatori a livello degli organi bersaglio della reazione anafilattica.4
I dispositivi per l’autosomministrazione di adrenalina
Sono stati messi a punto alcuni dispositivi per la autosomministrazione di adrenalina. In commercio finora sono stati disponibili solo due dosaggi (150-300 mcg), il primo destinato all’età pediatrica, il secondo all’età adulta. Per essere più precisi in età pediatrica andrebbero somministrati 0.01 mg/kg di adrenalina, pertanto i dispositivi pediatrici potrebbero essere sovra-dosati per bambini con peso inferiore ai 15 Kg, e sotto-dosati per i bambini tra i 15 e i 30 kg.

La letteratura medica ha consigliato l’uso dell’autoiniettore da adulti nei soggetti che siano vicini ai 30 Kg e che abbiano presentato una grave reazione anafilattica, soprattutto se soffrono anche di asma, in quanto l’asma sembra essere un importante fattore di rischio per anafilassi fatale4-5. La dose può essere ripetuta, se non completamente efficace, dopo 5-15 minuti. Il dosaggio di 300 mcg è ritenuto sicuro in tutti i tipi di pazienti, anche in quelli affetti da patologie cardiache e/o anziani. Recentemente è stato immesso in commercio il dosaggio di 500 mcg, indicato nei pazienti di peso superiore ai 60 chili.
Per prevenire una nuova reazione anafilattica, oltre a formulare una diagnosi corretta, è fondamentale istruire i pazienti al riconoscimento dei sintomi e alla loro gestione in fase acuta, grazie alla disponibilità di adrenalina autoiniettabile. Inoltre, dal momento che in Italia i decessi per anafilassi si sono verificati in oltre il 40% dei casi al di fuori di strutture sanitarie, emerge la necessità di sensibilizzare l’opinione pubblica in generale e i decisori politici allo scopo di rendere il più possibile disponibile l’uso di auto-iniettori di adrenalina e di migliorare le conoscenze della patologia per favorire il riconoscimento e il pronto trattamento.

Biografia di riferimento
1 – Bilò MB, Corsi A, Martini M, Penza E, Grippo F, Bignardi D. Fatal anaphylaxis in Italy: Analysis of cause-of-death national data, 2004-2016. Allergy. 2020 Oct;75(10):2644-2652.
2 – Simons FE, Ardusso LR, Bilò MB, El-Gamal YM, Ledford DK, Ring J, et al. World Allergy Organization anaphylaxis guidelines: summary. J Allergy Clin Immunol. 2011; 127:587-93.
3 – Cardona V, Ansotegui IJ, Ebisawa M, El-Gamal Y, Fernandez Rivas M, Fineman S, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020 30; 13:100472.
4 – Muraro A, Roberts G, Worm M, Bilò MB, Brockow K, Fernández Rivas M, et al; EAACI Food Allergy and Anaphylaxis Guidelines Group.Allergy. Anaphylaxis: guidelines from the European Academy of Allergy and Clinical Immunology. 2014; 69:1026-45.
5 – Sicherer SH, Simons FER, SECTION ON ALLERGY AND IMMUNOLOGY. Epinephrine for First-aid Management of Anaphylaxis. Pediatrics, 2017; 139: e20164006